PATOFISIOLOGI BATUK
Batuk merupakan upaya pertahanan paru terhadap berbagai rangsangan yang ada. Batuk adalah refleks normal yang melindungi tubuh kita. Tentu saja bila batuk itu berlebihan, ia akan menjadi amat mengganggu. Penelitian menunjukkan bahwa pada penderita batuk kronik didapat 628 sampai 761 kali batuk/ hari. Penderita TB paru jumlah batuknya sekitar 327 kali/hari dan penderita influenza bahkan sampai 154.4 kali/hari.
Penelitian epidemiologi telah menunjukkan bahwa batuk kronik banyak berhubungan dengan kebiasaan merokok. Dua puluh lima persen dari mereka yang merokok 1/2 bungkus/hari akan mengalami batuk-batuk, sementara dari penderita yang merokok 1 bungkus per hari akan ditemukan kira-kira 50% yang batuk kronik. Sebagian besar dari perokok berat yang merokok 2 bungkus/hari akan mengeluh batuk-batuk kronik. Penelitian berskala besar di AS juga menemukan bahwa 22% non perokok juga menderita batuk yang antara lain disebabkan oleh penyakit kronik, polusi udara dan lain-lain.
DEFINISI
Batuk dalam bahasa latin disebut tussis adalah refleks yang dapat terjadi secara tiba-tiba dan sering berulang-ulang yang bertujuan untuk membantu membersihkan saluran pernapasan dari lendir besar, iritasi, partikel asing dan mikroba. Batuk dapat terjadi secara sukarela maupun tanpa disengaja.
Batuk merupakan suatu tindakan refleks pada saluran pernafasan yang digunakan untuk membersihkan saluran udara atas. Batuk kronis berlangsung lebih dari 8 minggu yang umum di masyarakat. Penyebab termasuk merokok, paparan asap rokok, dan paparan polusi lingkungan, terutama partikulat.
REFLEKS BATUK
Refleks batuk terdiri dari 5 komponen utama; yaitu reseptor batuk, serabut saraf aferen, pusat batuk, susunan saraf eferen dan efektor. Batuk bermula dari suatu rangsang pada reseptor batuk. Reseptor ini berupa serabut saraf non mielin halus yang terletak baik di dalam maupun di luar rongga toraks. Yang terletak di dalam rongga toraks antara lain terdapat di laring, trakea, bronkus dan di pleura. Jumlah reseptor akan semakin berkurang pada cabang-cabang bronkus yang kecil, dan sejumlah besar reseptor didapat di laring, trakea, karina dan daerah percabangan bronkus. Reseptor bahkan juga ditemui di saluran telinga, lambung, hilus, sinus paranasalis, perikardial dan diafragma.
Serabut aferen terpenting ada pada cabang nervus vagus, yang mengalirkan rangsang dari laring, trakea, bronkus, pleura, lambung dan juga rangsang dari telinga melalui cabang Arnold dari n. Vagus. Nervus trigeminus menyalurkan rangsang dari sinus paranasalis, nervus glosofaringeus menyalurkan rangsang dari faring dan nervus frenikus menyalurkan rangsang dari perikardium dan diafragma.
Tabel 1. Komponen refleks batuk
Reseptor
| Aferen | Pusat batuk | Eferen | Efektor |
| LaringTrakea
Bronkus
Telinga
Pleura
Lambung
Hidung
Sinus paranasalis
Faring
Perikardium
Diafragma
| Cabang nervus vagusNervus trigeminus
Nervus glosofaringwus
Nervus frenikus
| Tersebar merata di medula oblongata dekat pusat pernafasan, di bawah kontrol pusat yang lebih tinggi | Nervus vagusNervus frenikus intercostal dan lumbaris
Saraf-saraf trigeminus, fasialis, hipoglosus, dan lain-lain
| Laring. Trakea dan bronkusDiafragma, otot-otot intercostal, abdominal, dan otot lumbal
Otot-otot saluran nafas atas, dan otot-otot bantu nafas
|
Serabut aferen membawa rangsang ini ke pusat batuk yang terletak di medula oblongata, di dekat pusat pemapasan dan pusat muntah. Kemudian dari sini oleh serabut-serabut eferen n. Vagus, n. Frenikus, n. Interkostal dan lumbar, n. Trigeminus, n. Fasialis, n. Hipoglosus dan lain-lain menuju ke efektor. Efektor ini terdiri dari otot-otot laring, trakea, brrmkus, diafragma, otot-otot interkostal dan lain-lain. Di daerah efektor inilah mekanisme batuk kemudian terjadi.
PENYEBAB BATUK
Batuk dapat terjadi akibat berbagai penyakit/proses yang merangsang reseptor batuk. Selain itu, batuk juga dapat terjadi pada keadaan-keadaan psikogenik tertentu. Tentunya diperlukan pemeriksaan yang seksama untuk mendeteksi keadaan-keadaan tersebut. Dalam hal ini perlu dilakukan anamnesis yang baik, pemeriksaan fisik, dan mungkin juga pemeriksaan lain seperti laboratorium darah dan sputum, rontgen toraks, tes fungsi paru dan lain-lain.
Tabel 2. Beberapa penyebab batuk
Iritan :
Mekanik :
Penyakit paru obstruktif :
| Penyakit paru restriktif :
Infeksi :
Tumor :
Psikogenik
|
MEKANISME BATUK
Pada dasarnya mekanisme batuk dapat dibagi menjadi tiga fase, yaitu fase inspirasi, fase kompresi dan fase ekspirasi (literatur lain membagi fase batuk menjadi 4 fase yaitu fase iritasi, inspirasi, kompresi, dan ekspulsi). Batuk biasanya bermula dari inhalasi sejumlah udara, kemudian glotis akan menutup dan tekanan di dalam paru akan meningkat yang akhirnya diikuti dengan pembukaan glotis secara tiba-tiba dan ekspirasi sejumlah udara dalam kecepatan tertentu.
Fase inspirasi dimulai dengan inspirasi singkat dan cepat dari sejumlah besar udara, pada saat ini glotis secara refleks sudah terbuka. Volume udara yang diinspirasi sangat bervariasi jumlahnya, berkisar antara 200 sampai 3500 ml di atas kapasitas residu fungsional. Penelitian lain menyebutkan jumlah udara yang dihisap berkisar antara 50% dari tidal volume sampai 50% dari kapasitas vital. Ada dua manfaat utama dihisapnya sejumlah besar volume ini. Pertama, volume yang besar akan memperkuat fase ekspirasi nantinya dan dapat menghasilkan ekspirasi yang lebih cepat dan lebih kuat. Manfaat kedua, volume yang besar akan memperkecil rongga udara yang tertutup sehingga pengeluaran sekret akan lebih mudah.
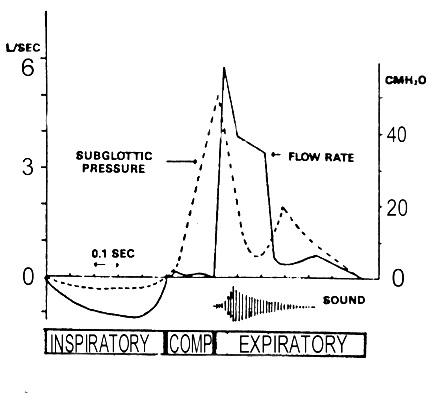 Gambar 1. Skema diagram menggambarkan aliran dan perubahan tekanan subglotis selama, fase inspirasi, fase kompresi dan fase ekspirasi batuk
Gambar 1. Skema diagram menggambarkan aliran dan perubahan tekanan subglotis selama, fase inspirasi, fase kompresi dan fase ekspirasi batuk
Setelah udara di inspirasi, maka mulailah fase kompresi dimana glotis akan tertutup selama 0,2 detik. Pada masa ini, tekanan di paru dan abdomen akan meningkat sampai 50 100 mmHg. Tertutupnya glotis merupakan ciri khas batuk, yang membedakannya dengan manuver ekspirasi paksa lain karena akan menghasilkan tenaga yang berbeda. Tekanan yang didapatkan bila glotis tertutup adalah 10 sampai 100% lebih besar daripada cara ekspirasi paksa yang lain. Di pihak lain, batuk juga dapat terjadi tanpa penutupan glotis.

Gambar 2. Fase Batuk
Kemudian, secara aktif glotis akan terbuka dan berlangsunglah fase ekspirasi. Udara akan keluar dan menggetarkan jaringan saluran napas serta udara yang ada sehingga menimbulkan suara batuk yang kita kenal. Arus udara ekspirasi yang maksimal akan tercapai dalam waktu 3050 detik setelah glotis terbuka, yang kemudian diikuti dengan arus yang menetap. Kecepatan udara yang dihasilkan dapat mencapai 16.000 sampai 24.000 cm per menit, dan pada fase ini dapat dijumpai pengurangan diameter trakea sampai 80%.
KOMPLIKASI
Komplikasi tersering adalah keluhan non spesifik seperti badan lemah, anoreksia, mual dan muntah. Mungkin dapat terjadi komplikasi-komplikasi yang lebih berat, baik berupa kardiovaskuler, muskuloskeletal atau gejala-gejala lain.
Pada sistem kardiovaskuler dapat terjadi bradiaritmia, perdarahan subkonjungtiva, nasal dan di daerah anus, bahkan ada yang melaporkan terjadinya henti jantung. Batuk-batuk yang hebat juga dapat menyebabkan terjadinya pneumotoraks, pneumomediastinum, ruptur otot-otot dan bahkan fraktur iga.
Komplikasi yang sangat dramatis tetapi jarang terjadi adalah Cough syncopeatau Tussive syncope. Keadaan ini biasanya terjadi setelah batuk-batuk yang paroksismal dan kemudian penderita akan kehilangan kesadaran selama ± 10 detik. Cough syncope terjadi karena peningkatan tekanan serebrospinal secara nyata akibat peningkatan tekanan intratoraks dan intraabdomen ketika batuk.
Gambar 3. Koplikasi Batuk
DIAGNOSIS DIFERENSIAL
Batuk pada anak-anak bisa berupa refleks fisiologis yang normal atau karena penyakit yang mendasari. Pada anak-anak yang sehat mungkin normal tanpa adanya penyakit dapat ditemukan batuk sepuluh kali dalam sehari. Penyebab paling umum dari batuk subakut akut adalah infeksi saluran pernafasan virus. Pada orang dewasa dengan batuk kronis (> 8 minggu) lebih dari 90% kasus disebabkan oleh pasca tetes hidung, asma, bronkitis, dan penyakit refluks gastroesophageal.
